Menenjit her yönü ve her tipiyleA- MENENJİTLER
Beyin ve spinal kord, meninks adı verilen bir zar tabakası ile sarılmıştır. Meninksler dıştan içe doğru dura mater, arachnoidea ve pia mater adı verilen üç kattan oluşur. Araknoid ve piamater arasında beyin omurilik sıvısı (BOS) bulunur. BOS, seröz ve berrak bir sıvıdır. Subaraknoid boşluk ve ventrikülleri doldurarak beyin ve spinal korda yatak görevi yapar. Menenjit, BOS'da lökositlerin anormal olarak artışı (pleositoz) ile karekterize bir inflamasyon olarak tanımlanmaktadır.
Menenjit esas olarak bir pia-araknoidit'dir. Menenjit sendromu çok çeşitli mikroorganizmalar ile oluşturulabildiği gibi infeksiyon dışındaki hastalıkların da bir belirtisi olabilir.
Menenjit sendromuna neden olan infeksiyon ve infeksiyon dışı nedenler aşağıda sınıflandırılmıştır.
Tablo 1: Menenjit Sendromuna Neden Olan Etkenler
1) İnfeksiyöz Etkenler
A) Bakteriler
Neisseria meningitidis
Haemophilus influenzae
Streptococcus pneumoniae
Listeria monocytogenes
Streptococcus agalactiae
Staphylococcus aureus
Staphylococcus epidermidis
Enterococcus faecalis
Aerobik gram negatif basiller (Escherichia coli, Klebsiella pneumoniae, Pseudomonas aeruginosa)
Salmonella spp
Brucella spp
Nocardia spp
Actinomyces spp
Mycobacterium tuberculosis
B) Virüsler
Nonpolio enterovirusler (Echo, Coxsackie virüsler)
Arboviruslar (St.Louis ensefalit virus, Kaliforniya ensefalit virüsleri, Doğu, Batı ve Venezuella beygir ensefalit virüsleri ve Kolarodo kene ateşi)
Mumps virüs
Herpes virüsler (H.simplex tip 1 ve 2, VZV, CMV, EBV, human herpes virüs-6 ve 7)
Lenfositik koriyomenenjit virüs
HIV
Adenovirüs
İnflluenza A ve B virus
Parainfluenza virus
Rubeola virus
Rubella virus
Polio virus
Rota virus
C) Mantarlar
Candida spp
Cryptococcus neoformans
Aspergillus spp
Histoplasma capsulatum
Coccidioides immitis
Blastomyces dermatitis
Sporothrix schenckii
Sporothrix spp
Pseudallescheria boydii
Cladosporium spp
Zygomycetes spp
D) Spiroketler
Treponema pallidum
Borrelia burgdorferi
Leptospira spp
Borrelia recurrentis
Spirillim Minor
E) Riketsiyalar
Rickettsia rickettsii Coxiella burnetti Rickettsia prowazekii Rickettsia typhi Rickettsia tsusugamushi Erlichia spp F) Protozoer ve Helmintler
Naegleria fowleri
Acanthamoeba spp
Toxoplasma gondii
Taenia solium
Trichinella spiralis
Trypanosoma spp
Paragonimus spp
Echinococcus granulosus
Strongyloides stercoralis
Schistosoma spp
Entamoeba histolytica
G) Diğer infeksiyöz durumlar
Parameningeal infeksiyonlar (Beyin absesi, otit, sinüzit, mastoidit, subdural abse, epidural abse, venöz sinüs tromboflebiti, kraniyal osteomiyelit)
İnfektif endokardit
Bakteriel toksinler (Streptokoksik farenjit, kızıl, toksik şok sendromu, difteri, boğmaca) Viral postinfeksiyöz sendromlar
Aşı sonrası (Kabakulak, kızamık, polio, boğmaca, kuduz aşıları)
2. İnfeksiyon dışı nedenler
A) Sistemik hastalıklar
Sistemik lupus eritematozus
Sarkoidoz
Behçet hastalığı
Sjogren sendromu
Mikst konnektif doku hastalığı
Romatoid artrit
Polimiyozit
Wegener's granuloımatosis
Lymphomatoid granuloımatosis
Poliarteritis nodosa
Granulomatöz anjiit
Ailevi akdeniz ateşi
Kawasaki sendromu
B) İlaçlar
Antimikrobiyal ajanlar (Trimethpoprim-sulfamethoxazol, ciprofloxacin, penicillin, isoniasid)
Nonsteroid antiinflamatuar ilaçlar (İbuprofen, naproxen)
Azathioprine
Cytosine arabinoside
Carbamazepine
İmmünglobulin
Phenazopyridin
C) Çeşitli uygulamalar
Postnöroşirürjik işlemler
Spinal anestezi
İntratekal injeksiyonlar
D) İntrakraniyal tümör ve kistler
E) Maligniteler
F) Diğerleri
Serum hastalığı
Yumuşak metal zehirlenmesi
EPİDEMİYOLOJİ:
Virüsler "akut aseptik menenjit sendromu" nun en önemli nedenidir. Akut aseptik menenjit sendromu, BOS'un rutin boyama ve kültürlerinin değerlendirilmesinden sonra özellikle lenfositik pleositozla karekterize infeksiyöz veya noninfeksiyöz herhangi bir menenjitin tanımlanmasında kullanılan bir terimdir.
Akut aseptik menenjit sendromu olgularının % 80-85'inden enterovirüsler sorumludur. Primer olarak echo ve coxsackie virüsler izole edilmektedir. Enterovirüsler fekal oral olarak yayılmakta ve 1 yaşın altında 1-4 yaşa göre 10-15 kat daha sık menenjite neden olmaktadır. Enterovirüs infeksiyonları yazın daha sık görülürken kabakulak, kızamık ve varisella zoster menenjitleri kışın ve ilkbahar aylarında pik yaparlar.
Vektörle geçen aseptik menenjitlerin en yaygın görüleni arbovirüslereden St.Louis ensefalit virus'dur. Lenfositik koriomenenjit virus, hamster, kobay, fare gibi kemirici hayvanların idrarları ile kontamine gıdaların alınması veya açık yaraya teması ile bulaşmaktadır. Bu sebeple sosyoekonomik düzeyi düşük bölgelerde ve laboratuvar çalışanlarında infeksiyona neden olabilmektedir.
Herpes virüslerden HSV tip 1 ve 2 bütün aseptik menenjit olgularının % 0.5-3'ünden sorumludur. HSV aseptik menenjit en sık olarak HSV tip 2 ile oluşan primer genital infeksiyonuna bağlı olarak gelişmektedir.
HIV ile infekte hastalarda başlangıçta primer HIV infeksiyonu esnasında veya sonradan % 5-10 oranında akut meningoensefalit gelişebilmektedir.
Adenovirüsler solunum yolu ile bulaşmakta veya immünsüpressiflerde latent infeksiyonun reaktivasyonu ile hastalık oluşturmaktadır.
ABD'de aseptik menenjitler yılda 10.9/100.000 kişide görülmekte ve mortalite % 0.0, bakteriyel menenjit yılda 8.6/100.000 ve mortalite % 10, viral ensefalit yılda 7.4/100.000 ve mortalite % 3.8, beyin absesi 1.1/100.000 ve mortalite % 37, kronik menenjit ise yılda 0.4/100.000 ve mortalite % 43 oranlarındadır. Yetişkinlerin bakteriyel menenjitlerinde toplumdan kazanılan infeksiyon etkenleri arasında S.pneumoniae (%38) ve N.meningitidis (%14) en sık görülürken nozokomiyal gelişen infeksiyonlarda gram negatif bakteriler (%38) ve stafilokoklar (%18) daha çok menenjite neden olmaktadır.
1978-1981 yıllarında ABD'de bakteriyel menenjitlerin sıklığı ve mortalite oranları tablo 1'de görülmektedir.
Tablo 1: ABD'de 1978-1981 yıllarında bakteriyel menenjit etkenleri
Etken Sıklık (%) Mortalite(%)
Haemophilus influenzae 48 6
Neisseria meningitidis 20 10
Streptococcus pneumoniae 13 26
Streptococcus agalactiae 3 23
Listeria monocytogenes 2 29
Diğer bakteriler 8 34
Bilinmeyen 6 16
ABD ve bazı avrupa ülkelerinde bebeklerde H.influenzae tip b'ye karşı aşı uygulamaya başlanmasıyla özellikle çocuklarda infeksiyonun sıklığı önemli ölçüde azalmıştır. ABD'de 1980 li yıllarda H.influenzae tip menenjit sıklığı 40/100.000 iken aşılama ile 1993'de 2/100.000' ye düşmüştür.
N.meningitidis serotip B, ABD'de meningeal izolatların %51'inden sorumludur ve genellikle sporadik vakalarda görülmektedir. A ve C serotipi ise epidemilerden sorumludur. Kompleman yetersizliği olan hastalarda neisseria infeksiyonları daha sık görülmekte ve ciddi seyretmektedir.
Pnömokoksik menenjit, pnömoni, otitis media, mastoidit, sinüzit, endokardit gibi pnömokok infeksiyonlarının seyri esnasında komşuluk veya kan yoluyla uzak bir odaktan kaynaklanabilir. Splenektomi, multipl myeloma, hipogamaglobulinemi, malnütrisyon, kronik karaciğer ve böbrek hastalığı, malignite ve diabet gibi altta yatan hastalığı olanlarda infeksiyon ciddi seyretmektedir.
Listeria monocytogenes infeksiyonu yenidoğanlarda çok yaygındır. Gebelerin genital sistemi ve rektumunda asemptomatik olarak bulunabilir. Vakaların % 10'u yenidoğanlarda görülmektedir. Yaşlılar, alkolikler, kanserli hastalar, immünsüpressif yetişkinler, diabet, kollajen vasküler hastalıklar, kronik böbrek ve karaciğer hastaları listeria infeksiyonu riskine sahiptirler.
Streptococcus agalactiae, asemptomatik gebe kadınların % 15-40'ının vajinal veya rektal kültürlerinde izole edilmiştir. Anneden bebeğine bu yolla geçmektedir. Altta yatan hastalığı olan yetişkinlerde de görülebilir. Gram negatif aerobik bakteri menenjitleri, kafa travması veya nöroşirürjik operasyonlar, yeni doğanlar, yaşlı, immünsüpressif ve gram negatif bakteri sepsisli hastalarda daha sık görülmektedir. Sıklık sırasıyla E.coli, Klebsiella, Pseudomonas, Enterobacter, Serratia, Acinetobacter, Salmonella, Proteus spp en çok görülen bakterilerdir.
S.aureus menenjiti, genellikle nöroşirürjik işlemler veya travma sonrasında görülmektedir. Daha az sıklıkta ise sinüzit, osteomiyelit, pnömoni komlikasyonu olarak ve altta yatan hastalığı olanlarda görülmektedir. Mortalite % 14-77 oranlarında görülmektedir.
Nokardia genellikle immünsüpressif, malignite, kafa travması, kronik granülomatoz hastalık ve sarkoidoz gibi durumlarda görülür.
Enterokok ve anaerobik bakteriler ise nadiren menenjite neden olurlar.
Tüberküloz menenjiti genellikle 6 aydan sonra 5 yaşına kadar sık görülmektedir. Ayrıca ileri yaşlarda, immünsüpressif tedavi alanlar, lenfoma, gastrektomi, gebelik, diabet ve alkolizmi olan kronik organ tüberkülozlu hastalarda reaktivasyon sonucu ortaya çıkmaktadır. HIV infeksiyonu tüberküloz infeksiyonunun sıklığını arttırmaktadır. Akciğer dışı tüberküloz AIDS'li hastaların % 70'inden fazlasında görülmektedir. Menenjiti oluşturan etkenleri klinik olarak akut, kronik; BOS'un hücre sayısı ve cinsine göre pürülan, nonpürülan olarak sınıflandırabiliriz. Bakteriyel menenjit piyojenik bakteriler ile oluşur, başlangıç genellikle akuttur ve sıklıkla polimorfnükleer pleositoz ile karekterizedir. Daha az olarak da M.tuberculosis, Brucella spp, Borrelia burgdorferi, Treponema pallidum ve Leptospira interrogans gibi piyojenik olmayan bakteriler tarafından oluşur. Bu durumda klinik genellikle subakut veya kroniktir ve lenfositik pleositoz vardır.
Kronik nötrofilik menenjit; rutin antibakteriyel tedaviye cevap vermeyen, kültür negatif ve 1 haftanın üzerinde sürekli BOS'da nötrofillerin bulunmasıyla karekterize bir sendromdur.
Uzamış BOS nötrofilik pleositoz, kandidiaz, bruselloz, tüberküloz, blastomikoz, histoplazmoz ve koksidioidomikoz'lu hastalarda nadiren görülür. Genellikle hastalığın başlangıcında nötrofil hakimiyeti olabilir fakat tedavi ile değişebilir.
Akut menenjite neden olan etkenler Tablo 2'de gösterilmiştir.
Tablo 2: Akut Menenjite Neden Olan Başlıca Etkenler
Gruplar Bakteriler Viruslar Diğerleri
< 2 ay
E. coli
S. agalactiae
L. monocytogenes
Enterococcus spp*
H.simplex tip 2
2 ay- 10 yıl
H. influenzae
N. meningitidis
S. pneumoniae
M. tuberculosis*
Mumps virus
Enterovirusler (Echo, S. pneumoniae Coxsackie, Polio)
Rubella
Herpes virüsler*
(H.simplex tip 2, VZV, CMV, EBV, Human herpes virüs-6)
Naegleria fowleri*
10 - 60 yıl
N. meningitidis
S. pneumoniae
Brucella spp*
Spirochetes***
M. tuberculosis*
Enterovirus
Rubella
Herpes virüsler
HIV
> 60 yaş
S. pneumoniae
Gram negatif basiller****
L. monocytogenes
M. tuberculosis
C. neoformans**
* Akut bakteriyel menenjite nadiren neden olurlar.
** C. neoformans daha çok AİDS ve immün sistemi baskılanmış hastalarda görülür.
*** T.pallidum, Leptospira ve Borrelia spp.
**** P.aeruginosa, Acinetobacter spp ve Enterobakteriler
4 haftadan uzun süren semptom ve BOS da hücre artışı olan menenjitlere kronik menenjit denir. Etken genellikle % 40 M.tuberculosis, % 7 kriptokok, % 8 neoplastik, % 43 nedeni belli değildir. Kronik menenjitlerin ayırıcı tanısında infeksiyöz olmayan nedenler de akla gelmelidir. Ülkemizde Kılıçturgay ve arkadaşlarının yapmış oldukları çalışmada, 280 menenjit olgusunda % 55 akut bakteriyel, % 18 viral, % 27 oranında ise tüberküloz menenjit tespit etmişlerdir.
Kronik menenjite neden olan etkenler Tablo 3'de gösterilmiştir.
İnfeksiyonlar dışında çeşitli durumlarda akut menenjitin belirti ve bulguları ortaya çıkabilir. Etyolojisi saptanamayan bu gibi durumlarda infeksiyon dışındaki çeşitli nedenler ayırıcı tanıda göz önüne alınmalıdır.
Antibiyotikler 50 yıldır kullanımda olmalarına rağmen, bakteriyel menenjitler hala önemli bir mortalite ve morbidite nedenidir. Son 10 yılda hastalığın patofizyolojisindeki yeni görüşler ve aşı geliştirilmesi hastalığın gidişine olumlu katkılar sağlamıştır. Gelişmiş ülkelerde bakteriyel menenjit nedeniyle ölüm, neonatal dönem haricinde etkili antimikrobiyal kemoterapinin uygulamaya girmesinden bu yana düşük orandadır. Ancak bakteriyel menenjitin neden olduğu nörolojik morbidite oldukça yüksektir. Bakteriyel menenjitlerde mortalite; sosyoekonomik durum, yaş ve etkenlere göre değişkenlik göstermektedir. Bakteriyel menenjitlerde mortalite % 25-30, nörolojik sekel % 30-50 civarındadır. S. pneumoniae ve gram negatif basil menenjitlerinde ise bu oran % 36 ya kadar çıkmaktadır.
Tablo 3: Kronik menenjite neden olan başlıca etkenler
Bakteriler Mantarlar Virüs ve Parazitler
Yaygın
M. tuberculosis
Brucella spp
Borrelia burgdorferi
Cryptococcus neoformans
Histoplasma
Coccidioides immitis
HIV
Nadir
Atipik mycobakteria
Nocardia spp
Actinomyces spp
Treponema pallidum
Blastomyces
Candida spp
Chromomycosis
CMV
Toxoplasma gondii
Taenia solium
Angiostrongylus
Çok nadir
L. monocytogenes
Leptospira spp
Sporothrix spp
Pseudallescheria
Alternaria spp
Fusarium spp
Aspergillus spp
Cladosporium
Schistosoma spp
Gnathostoma spinigerum
Toxocara spp
Baylisascaris procynosis
Paragonimus westermani
Fasciola spp
Cigomycosis
Echovirus
1986 yılında ABD'de Hastalık Kontrol Merkezi tarafından prospektif, çok merkezli yapılan ve 1990 da yayınlanan bir araştırmanın sonuçlarına göre değişik yaş gruplarında menenjit olgularında etken olarak en sık H. influenzae (% 45) identifiye edilmiş, bunu S. pneumoniae ( % 18) ve N. meningitidis (% 14) izlemiştir. Bu ajanlardan S. pneumoniae ile % 19, N. meningitidis ile % 13, H. influenzae ile % 3 mortalite görülmüştür. Fakat bu da yaş gruplarına göre değişkenlik göstermektedir.
S. pneumoniae'ya bağlı ölüm 5 yaşın altında % 3 iken, 60 yaşın üstünde % 31 bulunmuştur. Bazı ülkelerde 2 aylık bebeklerde H.influenzae tip b'ye karşı rutin olarak uygulanan aşılar sayesinde H.influenzae tip b infeksiyonu ve menenjitinin küçük çocuklarda % 90'a varan oranlarda azalması sağlanmıştır.
Yapılan bir çalışmada bakteriyel menenjit geçirip sağ kalan 185 çocukta % 10 oranında devamlı sensorionöral işitme kaybı geliştiği, S. pneumoniae menenjiti geçirenlerde bu oranın % 31 olduğu bildirilmektedir. Avustaralya'da H. influenzae tip b menenjitli çocuklarda % 8.5 sensorionöral işitme kaybı, % 12.7 öğrenme güçlüğü, % 7 motor bozukluk, % 7 konuşma gecikmesi, % 4.2 hiperaktivite, % 2.8 körlük, % 2.8 obstruktif hidrosefalus, % 2.8 epilepsi nöbetleri şeklinde komplikasyonlar, % 6.3 oranında ise mortalite geliştiği bildirilmektedir. Gelişmiş ülkelerde güçlü antimikrobiyallerin tedavide kullanılmasına rağmen ve belki de bu sebepten bakteriyel menenjitte nörolojik morbidite yüksek oranda kalmıştır.
Bakteriyel menenjitli hayvan modellerinde, bazı antibiyotiklerin güçlü inflamasyona yol açtıkları ve muhtemelen bu suretle morbiditeyi arttırmış olabilecekleri gösterilmiştir. Bu sahada daha iyiye doğru gelişmeler, daha iyi bakterisidal ajanların bulunmasından çok, hastalığın mekanizmasının daha iyi anlaşılmasıyla geliştirilecek tedavi biçimleri sayesinde olacaktır.
PATOGENEZ
S.pneumoniae, H. influenzae, N. meningitidis, E. coli gibi bakteriyel menenjit etkenlerinin nörotropik potansiyelleri konakçının defansından kurtulma yeteneğiyle ilişkilidir. Etken patojen, konakçının mukozal epitelinde kolonize olduktan sonra intravasküler boşluğa geçer ve orada canlı kalır, daha sonra da kan-beyin bariyerini geçerek BOS içinde yaşamaya başlar. Patojen mikroorganizmanın konakçı mukozasına yerleşmesinden BOS içinde çoğalmasına kadar gelişen bakteriyel nörotropizm mekanizması Tablo 4 de gösterilmiştir.
Tablo 4: Bakteriyel nörotropizmin patogenetik mekanizması
Nörotropik Durum Konağın Savunması Patojenin Stratejisi
Kolonizasyon veya
mukozal invazyon
Sekretuar IgA
Silier aktivite
Mukozal epitel IgA proteaz sekresyonu
Siliostaz
Adeziv pili
İntravasküler yaşama
Kompleman
alternatif kompleman
yolunu aşması
Polisakkarid kapsülleriyle
Kan-beyin bariyerinin
geçilmesi Serebral endotel
Adeziv pili
BOS içinde yaşama Zayıf opsonik aktivite Bakteri çoğalması
Tabloda da görüldüğü gibi , konağın plazma hücreleri tarafından salgılanan IgA' yı S. pneumoniae, H. influenzae ve N. meningitidis IgA proteaz salgılayarak etkisiz hale getirir. N. meningitidis ve H. influenzae nazofaringeal infeksiyona neden olduklarında silier epitel hücrelerini hasara uğratır ve silier aktivite kaybolur. Mukus bariyeri ve silier aktiviteyi geçen meningokoklar ve H. influenzae aynı dokuda siliası bulunmayan epitel hücrelerine bağlanır. N. meningitidis ve birçok Gram negatif mikroorganizma pilileri aracılığı ile nazofarinks mukoza epiteline tutunarak kolonize olur.
Tutunma ve mukozal invazyondan sonra damar içine giren menenjit etkenlerinin çoğunda polisakkarid yapıda bir kapsül vardır; bu kapsül nötrofillerce fagosite edilmeyi önleyerek ve klasik komplemana bağlı bakterisid etkinliğe direnç sağlayarak kan dolaşımında bakterinin varlığını kolaylaştırır. Daha sonra meninks invazyonu olur. Menenjit patogenezinde en az anlaşılan aşama bakterinin kan-beyin bariyerini geçmesi ve BOS'a girmesidir. Özellikle E. coli menenjitlerinde gösterilen "S" fimbriası gibi pililerin bu geçişte rolü olduğu ortaya konmuştur.
Bakteri BOS'a ulaştıktan sonra yaşama şansı yüksektir. Çünkü konakçının humoral savunma mekanizmasını ve kompleman aktivitesini aşarak gelmiştir. Normal kişilerin BOS'unda immünglobulin, kompleman aktivitesi ve komplemanla ilişkili opsonik aktivite yoktur. Menenjitli hastaların ancak yarısında ve düşük düzeyde opsonik aktivite bulunduğundan prognoz kötü etkilenir ve bakteri BOS'ta çoğalmaya devam eder.
PATOFİZYOLOJİ
Menenjit klinik olarak, BOS'daki mikroorganizmaya karşı konakçının verdiği cevapla ortaya çıkar. Çeşitli deneysel ve klinik çalışmalarla menenjitte BOS inflamasyonu, serebral ödem, intrakranial basınç değişiklikleri ve serebral kan akımı değişiklikleri oluştuğu gösterilmiştir. Bu kompleks olaylar dizisi çeşitli faktörlerin etkisiyle oluşmaktadır. Bunlar:
A) Bakteriyel Virulans Faktörleri ve Kan-Beyin Bariyerinin Bozulması:
Deneysel infeksiyonlar, subaraknoid aralıktaki inflamasyonun oluşumunda bakterinin subkapsüler yüzey kompenentlerinin (hücre duvarı ve lipopolisakkaridler), bakteriyel yüzey bileşenlerinden (polisakkarid kapsül ve pili) daha önemli olduklarını ortaya koymuştur. BOS içine pürifiye edilmiş hücre duvarı bileşenlerinin verilmesi, canlı organizmanın oluşturduğu inflamasyon ve protein eksudasyonuna benzer bir reaksiyona yol açarken, kapsüler polisakkaridin hastalığa yol açmadığı gösterilmiştir. Benzer şekilde, H. influenzae tip b lipopolisakkaridi inokulasyonuyla da kan-beyin bariyerinin bozulduğu ve inflamasyon oluştuğu görülmüştür.
Bu bulgular antibiyotik etkisiyle bakterinin parçalanması sonucu açığa çıkan pnömokok hücre duvarı ya da lipopolisakkaridin inflamasyona yol açabileceğini göstermektedir.
B) BOS'ta İnflamasyon Olayının Mediatörleri:
Pnömokok hücre duvar bileşenleri ya da lipopolisakkaridi, BOS'da tümör nekroz faktör-alfa (TNF-alfa) ve interlökin-1beta (IL-1beta) gibi çeşitli inflamatuar sitokinlerin salınmasını sağlar. Bu sitokinler de BOS'da inflamasyonun oluşumuna yol açar. Tavşanlarda meningokok lipopolisakkaridi intrasisternal verildikten 1-3 saat sonra TNF, IL-1, IL-6 BOS'a geçerek inflamasyon oluşturduğu saptanmıştır. H. influenzae lipopolisakkaridine karşı inflamatuar cevabın TNF ve IL-1beta' ya karşı antikorların verilmesiyle azaldığı fakat tamamen engellenemediği görülmüş ve patogenezde başka birtakım inflamatuar peptidlerin de söz konusu olabileceği düşünülmüştür. Gerçekten de tavşanlarda yeni tespit edilen makrofaj orijinli makrofaj inflamatuar protein tip 1 ve 2' ye karşı elde edilen antikorların , intrasisternal S. pneumoniae enjekte edilen tavşanlarda kullanılması, inflamatuar süreci ve kan-beyin bariyerinin bozulmasını geciktirdiğini göstermiştir.
C) Lökosit ve Endotel Hücrelerinin Etkileşim Mekanizması :
Lökositlerin, özellikle de nötrofillerin endotelden BOS'a geçişinin, sitokinler üzerinden sağlandığı üzerine pek çok deneysel çalışma vardır. Adezyon, endotel hücrelerinin yüzeyinde bulunan ve nötrofillerin yüzeyinde de karşılığı olan spesifik transmembran glikoproteinler aracılığıyla yönlendirilir. Bu etkileşimi yönlendiren adezyon molekülleri 3 grupta toplanır:
1-İmmünglobulin süper ailesi:Üyeleri arasında T ve B lenfositlerinin antijen spesifik reseptörleri ve iki intersellüler adezyon molekülü (ICAM-1 ve ICAM-2) bulunmaktadır.
2-İntegrin ailesi:Alfa ve beta ünitlerinden oluşur. Beta üniti beta 1, beta 2 ve beta 3 alt gruplarından oluşur. 3-Selektin ailesi: 3 farklı role sahip molekül vardır.
-GMP-140 (CD-62) endotel ve aynı zamanda trombositlerde bulunur.Trombin veya histamin stimülasyonuyla lokosit ve monositlerin endotele yapışması için mobilize olur.
-Endotelial lokosit-adezyon molekül-1 (ELAM-1) integrinlerden ve ICAM' dan bağımsız olarak lökositlerin endotele bağlanmasını sağlar.
-Lokosit-adezyon molekül-1 (LAM-1), üçüncü selektindir ve stimüle olmamış lenfosit ve nötrofiller üzerinde bulunur.
Adezyon oluşumunda bu 3 farklı adeziv glikoprotein ve sitokinler önemli rol alırlar. Özellikle IL-1, IL-6 ve TNF gibi lokal inflamatuar sitokinlerin aktiviteleri sonucu endotel ve lokositlerde adeziv glikoprotein kompleks dizisinin ortaya çıkması ve bunu takiben lokositlerin diapedezi ile BOS'a geçişi görülmektedir. BOS'a geçen nötrofiller, yine lokal olarak üretilen TNF, IL-1, IL-6 ve IL-8 gibi sitokinler aracılığıyla uyarılırlar ve toksik O2 metabolitleri ve diğer inflamatuar ürünlerini salgılarlar. Serebral mikrodolaşımda oluşan bu hasar ve BOS'daki inflamasyon beyin ödemini kolaylaştırmakta, hem vazojenik (kan beyin bariyerinin bozulması) hem de interstisiyel mekanizma ( BOS rezorbsiyonunun azalması) ile intrakranial basınç artmaktadır. İleri dönemde serebral kan akımının azalması ve serebrovasküler otoregülasyonun bozulması sonucu nörolojik sekeller oluşur.
Bakteriyel menenjitin patogenez ve patofizyolojisindeki olaylar şematik olarak şekil 1' de gösterilmiştir.
Şekil 1: Bakteriyel Menenjitin Patogenez ve Patofizyolojisi
Bakterinin mukozal kolonizasyonu
Í
Bakterinin kan dolaşımına invazyonu ve orada yaşaması
Í
Kan-beyin bariyerine penetrasyon ve BOS'a geçiş
Í
BOS'da inflamatuar sitokinlerin lokal salınımı
Í
Lökositlerin beyin endoteline adezyonu ve BOS'a diapedezi
Í
Meningeal venüllerin açık intersellüler birleşim yerlerinden albumin eksudasyonu
Í
Beyin ödemi, intrakranial basınçda artma, serebral kan akımında değişiklik
Í
Kranial sinir hasarı, felçler, hipoksik- iskemik beyin hasarı, herniasyon
KLİNİK BELİRTİ VE BULGULAR
Akut bakteriyel menenjitli hastaların büyük çoğunluğunda etyolojiye bağlı olmaksızın genellikle teşhis koydurucu benzer belirti ve bulgular mevcuttur. Sıklıkla ateş, başağrısı, menenjizm ve serebral disfonksiyon belirtileri (konfüzyon, delirium veya bilinç kaybı) bulunmaktadır.
Bakteriyel menenjitli hastalarda belirti ve bulguların dağılımı Tablo 5'de gösterilmiştir.
Tablo 5: Bakteriyel Menenjitli Hastalarda Belirti ve Bulgular
Belirti ve Bulgular Sıklığı (%)
Başağrısı >= 90
Ateş >=90
Ense sertliği > 80
Bilinç değişikliği > 80
Kernig >= 50
Brudzinski >=50
Bulantı ~ 35
Konvulsiyon ~ 30
Fokal nörolojik bulgular 10-20
Papilla ödemi < 1
--pagebreak-->
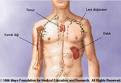
Meningokoksik menenjitli hastaların yaklaşık % 50'sinde peteşi ve purpura tarzında deri döküntüleri vardır. Mikroorganizmanın endotoksinine bağlı olarak gelişen dissemine intravasküler koagülasyon sonucu fulminan seyir gösterebilir.
Bakteriyel menenjitli hastalarda belirti ve bulgular akut veya subakut başlangıç gösterebilir. Akut belirti ve bulgular ani olarak ortaya çıkar. Semptomlar genellikle 24 saatten daha kısa süredir vardır ve süratli seyir göstererek % 50'ye varan mortaliteye neden olur. Menenjitin akut belirtileri infeksiyöz menenjitli hastaların % 10'unda bulunur. Subakut başlangıç gösterenlerde ise semptomlar 1-7 gün içerisinde yavaş yavaş ortaya çıkar. Menenjitin subakut belirtileri viruslar, piyojenik bakteriler, leptospira, tüberküloz basilleri, mantarlar ve parameningeal inflamasyonlara bağlı olarak gelişir. Viral menenjitlerin hemen hemen tamamı, bakteriyel menenjitlerin ise % 75'i menenjitin subakut belirtilerini gösterirler.
Bakteriyel menenjit teşhisi konulan hastalarda tedaviye ne kadar çabuk başlanırsa başarılı bir sonuç elde etme şansı o kadar fazladır. Papilla ödemi ve fokal nörolojik bulgu yoksa, alınan BOS örneğinde incelemeler kısa sürede tamamlanmalı ve en geç 30 dakika içinde uygun antimikrobiyal tedavi başlanmalıdır. Eğer papilla ödemi ve fokal nörolojik defekt varsa bilgisayarlı beyin tomografisi (BBT) yapılıncaya kadar kan kültürü ve diğer uygun vücut bölgesi materyallerinin kültürü yapıldıktan sonra tedaviye başlanmalıdır. Menenjitli bir hastada uygulanması gereken işlemler şekil 2'de şematik olarak gösterilmiştir.
Tablo 6: MENENJİTLERDE BOS BULGULARI
Basınç
mm H2O Görünüm
Hücre
Sayısı Hücre
Tipi
Protein
% mg Şeker % mg
Klorür % mg
Normal 60-180 Berrak 0-10 Lenfosit 10-40 mg Kan şekerinin 750
Akut İrinli Artar Bulanık 1000-5000 Nötrofil 100-500 mg Azalır Azalır
Akut İrinsiz
Artar
Berrak
100-1000
Lenfosit
10-70 mg
Normal
Normal
Kronik İrinli
Artar
Opelesan,
Berrak
500'ün altında
Lenfosit
veya Nötrofil 10-70 mg
Azalır
Normal
Kronik İrinsiz Artar Opelesan 500'ün altında Lenfosit 100-500 mg Azalır Azalır
LABORATUVAR BULGULARI VE AYIRICI TANI
BOS'da lökosit sayısı milimetreküpte 1000'den fazla olması ve nötrofil sayısının ? % 80 olması bakteriyel menenjiti düşündürür. Pnömokoksik menenjitli bazı hastalarda BOS hücre ihtiva etmez, fakat mikroorganizma ile dolu olabilir. Bu yüzden menenjit düşünülen hastalarda BOS lökosit sayısında artma olmasa bile gram boyası yapılmalıdır. BOS'un direkt olarak mikroskopta incelenmesiyle monosite benzer görünümdeki hücrenin ameboid hareketi amiplerin varlığını düşündürür. Çini mürekkebi boyasıyla kriptokok tespit edilebilir. Karşıt immünelektroforez ve lateks aglutinasyonu gibi hızlı teşhis sağlayan testler özellikle BOS'un Gram boyası negatif olan olgularda özellikle uygulanmalıdır. Bu testlerle meningokok, H. influenzae tip b, pnömokok, B grubu streptokok ve E. coli menenjitlerinde, BOS'da bakterilerin spesifik polisakkarid kapsül antijenlerinin tespitinde oldukça değerlidir. Lateks aglutinasyon testi karşıt immünelektroforez'den daha değerlidir ve 10-15 dakika içinde daha hızlı sonuç verir. Lateks aglutinasyon testi kültür ile saptanmış bakteriyel menenjit vakalarının % 80-90'ında antijeni saptamaktadır. Limulus lizat testi Gram negatif bakteri menenjitlerinde bakteri endotoksininin varlığını ortaya koymada oldukça sensitif (% 93) ve spesifik (% 99.4) dir. Ayrıca BOS'da laktik asit düzeyinin % 35 mg ve üzerinde olması bakteriyel menenjiti düşündürür. Son yıllarda meningokok ve listeria menenjitlerinin tanısında polimeraz zincir reksiyonu tekniğinden yararlanılmaktadır. Sensitivite ve spesifisitesi yaklaşık % 90 dır .
BOS'un görünümü, hücre sayısı, hücre tipi, protein, şeker ve klorür düzeyleri menenjitlerin ayırıcı tanısında oldukça değerlidir. BOS bulgularının değerlendirilmesi aşağıda tablo 6' da özetlenmiştir.
Tablo 7: Pürülan Menenjit Etkenlerinin Yaşlara Göre Dağılımı ve Empirik Tedavisi
Yaş Etken Tercih Edilen Tedavi Alternatif Tedavi
0-4
Hafta
E.coli,
Grup B
Ampisilin
+
streptokok
Bir aminoglikozid
Enterokok,
L.monocytogenes Ampisilin
+
Sefotaksim
4-12
Hafta
E.coli,
Grup B
streptokok,
L.monocytogenes,
H.İnfluenzae,
S.pneumoniae
Ampisilin
+
Sefotaksim
veya
Seftriakson
Ampisilin
+
Bir aminoglikozid
3 ay- 17yaş
H.İnfluenzae,
S.pneumoniae,
N.meningitidis
Sefotaksim
veya
Seftriakson
Ampisilin
+
Kloramfenikol
18-50yaş
S.pneumoniae,
N.meningitidis
Seftriakson Sefotaksim
veya
Vankomisin
50 yaş üzerinde
S.pneumoniae,
N.meningitidis,
L.monocytogenes,
Gr (-) aerob
basiller
Ampisilin
+
Sefotaksim
veya
Seftriakson
TMP-SMZ
+
Sefotaksim
veya
Seftriakson
Tablo 8: Pürülan menenjit etkenlerinin altta yatan hastalığa göre dağılımı ve empirik tedavisi
Predispoze Durum Etken Tedavi
İmmunusupressif
S.pneumoniae, N.meningitidis,
L.monocytogenes, Aerob gram negatif basiller
Ampisilin
+
Seftazidim
Baziler kafa kırığı
S.pneumoniae, H.influenzae,
A grubu beta hem.streptokok
Sefotaksim
veya Seftriakson
Kafa travması;
Nöroşirürji sonrası S.aureus,S.epidermidis,
Gram negatif basiller Vankomisin
+ Seftazidim
Serebrospinal sıvı
'shunt' ı yapılanlar
S.epidermidis, S.aureus,
Gram negatif basiller,
Difteroidler Vankomisin
+
Seftazidim
Tablo 9: Bakteriyel Menenjit Etkenlerinin Spesifik Antimikrobiyal Tedavisi
ORGANİZMA
TERCİH EDİLECEK TEDAVİ
ALTERNATİF TEDAVİ
N.meningitidis
PenisilinG
veya
Ampisilin Sefotaksim
veya
Seftriakson
S.pneumoniae
(Penisilin MİK,
< 0.1 µg/ml) Penisilin G
veya
Ampisilin
Sefotaksim
veya
Seftriakson
S.Pneumoniae
(Penisilin MİK,
0.1.-1.0 µg/ml)
Seftriakson
veya
Sefotaksim
Vankomisin
veya
İmipenem
S.pneumoniae
(Penisilin MİK,
2µg/ml)
Vankomisin
+
Rifampin
İmipenem
veya
Meropenem
H.influenzae
(Beta-laktamaz negatif)
Ampisilin
Sefotaksim
veya
Seftriakson
H.influenzae
(Beta-laktamaz pozitif)
Sefotaksim
veya
Seftriakson Kloramfenikol
veya Kinolon
veya Aztreonam
Grup B
streptokok
Penisilin G veya Ampisilin
+
Aminoglikozid S
Sefotaksim
veya eftriakson
veya Vankomisin
Enterokok
Penisilin G veya Ampisilin
+
Aminoglikozid
Vankomisin
+
Aminoglikozid
L.monocytogenes
Penisilin G veya Ampisilin
+
Aminoglikozid
TMP-SMZ
S.aureus (Metisillin- duyarlı) Nafsilin veya Oksasilin
Vankomisin
S.aureus (Metisilin- dirençli) Vankomisin
-
S.epidermidis (Metisilin-dirençli) Vankomisin+Rifampin -
Enterobakteriler
Sefotaksim
veya Seftriakson
Aztreonam veya
TMP-SMZ
veya Kinolon
P.aeruginosa
Seftazidim
+
Aminoglikozid
Aztreonam veya Kinolon
+
Aminoglikozid
TEDAVİ
Gram boyası ile boyanmış BOS sedimentinin dikkatle incelenmesi bakteriyel menenjit ihtimali olan hastaların değerlendirilmesinde son derece önemlidir. BOS kültüründe olumlu sonuç alınan hastaların % 90'ının BOS sedimentinin gram boyamasında mikroorganizma görülür. Daha önceden antibiyotik alan hastalarda gram boyamada bakteri görülme şansı % 60'a düşer. Bakteriyel antijen testleri etken olan mikroorganizmayı tespit etmede oldukça değerlidir. Pnömokok, meningokok, H. influenzae, B grubu streptokok ve kriptokok antijenlerine spesifik antibakteriyel serumlarla hızlı ve oldukça güvenilir sonuçlar elde edilmektedir. Gram boyası veya bakteriyel antijen testleriyle menenjitin spesifik etyolojik ajanı tespit edilemezse hastanın yaşı ve altta yatan hastalığa göre tedaviye başlanmalıdır.
Etkenin belirlenemediği durumlarda yaş ve altta yatan hastalığa göre, bakteriyel menenjitli hastalarda Tablo 7 ve 8'deki empirik antibiyotik tedavisine derhal başlanılmalıdır.
N. meningitidis infeksiyonlarında penisilin G veya ampisilin kullanılmaktadır. Ancak son yıllarda birkaç bölgede, özellikle İspanya'da meningokoklar da penisilin bağlayan protein 2 ve 3 (PBP 2 ve 3) affinitesinde azalma ortaya çıkmasıyla penisiline relatif dirençli (MIK 0.1-0.7 µg/ml) meningok suşları tanımlanmıştır. Penisiline ralatif dirençli suşlar klinikte standart penisilin tedavisinden yarar görmektedir, ancak İspanya da penisiline relatif dirençli suşların artması (1994 de % 22) ve penisilin tedavisinden yarar görmemesi üzerine meningokoksik menenjitin tedavisinde 3. Kuşak sefalosporinler tercih edilmektedir. Bugüne kadar ülkemizde penisiline dirençli meningokok gösterilmemiştir. Meningokoksik menenjit tedavisinde daha kısa süreli tedavi rejimleri denenmekteyse de genellikle 7 gün olarak tavsiye edilmektedir. S. pneumoniae menenjitinin tedavisinde penisilin G veya ampisilin halen ilk seçilecek ilaçtır. Ancak son yıllarda birçok merkezde penisiline hatta sefalosporinlere dirençli pnömokok suşlarının ortaya çıkması, pnömokoksik menenjitte penisilin tedavisi uygulaması yanında antibiyotik hassasiyet testinin mutlaka yapılması gereğini ortaya koymaktadır. Eskiden pnömokokların in-vitro penisiline duyarlıkları MIK < 0.06 mg/ml iken son yıllarda birçok merkezin sonuçlarına göre , penisiline relatif dirençli (MIK = 0.1-1 mg/ml) pnömokok suşlarına ilave olarak yüksek dirençli suşlar ( MIK ? 2 µg/ml) bildirilmektedir. Ülkemizde yapılan çalışmalarda % 20-30 oranında relatif penisilin direnci (0.12-1µg/ml), % 1 oranında ise yüksek düzeyde penisilin direnci (MIK ? 2 µg/ml) olduğu tespit edilmiştir. Standart parenteral dozlarda penisilin tedavisiyle BOS penisilin konsantrasyonunun yaklaşık pik değerinin 1 µg/ml olması nedeniyle, relatif dirençli pnömokok suşları izole edildiğinde veya şüphelenildiğinde sefotaksim, seftriakson, seftizoksim gibi 3. jenerasyon sefalosporinler; yüksek dirençli suşlar izole edildiğinde ise vankomisin verilmesi tavsiye edilmektedir. Son yıllarda sefalosporin dirençli pnömokok suşlarında giderek artış olması sebebiyle alternatif tedavi modelleri üzerinde çalışmalar sürdürülmektedir. Eğer sefotaksim veya seftriakson duyarlığı MIK ? 0.5 µg/ml ise klinik başarısızlık şansı artacağından vankomisin veya vankomisinle birlikte seftriakson veya rifampin kullanıldığında sinerjistik etki ile daha iyi sonuç alınacağı bildirilmektedir. Pnömokoksik menenjitin tedavi süresi 10-14 gün olarak tavsiye edilmektedir. H.influenzae tip b suşlarında % 32'ye varan beta-laktamaz üretimi nedeniyle ampisilin ve kloramfenikole karşı dünyanın değişik bölgelerinde yüksek oranlara varan direnç ile karşılaşılmaktadır. Üçüncü jenerasyon sefalosporinler ve fluorokinolonlara karşı henüz in-vitro H. influenzae direnci espit edilmemiştir. Yenidoğan ve çocuklarda H. influenzae tip b menenjiti düşünüldüğü durumlarda 3. jenerasyon sefalosporin tavsiye edilmekte ve 7 günlük tedavinin yeterli olduğu bildirilmektedir.
Gram negatif enterik basillerle oluşan menenjit tedavisinde sefotaksim veya seftriakson en çok tercih edilen antibiyotiklerdir. Tedavi 3 hafta sürdürülmelidir. P. aeruginosa menenjitinde ise seftazidim en iyi ajandır ve bir aminoglikozid ilavesi ile tedavide başarı oranı artmaktadır. İmipenem ve meropenem P. aeruginosa'yı da içine alan birçok meningeal patojene karşı geniş antimikrobial aktiviteye sahiptir. Sistemik tedaviye cevap vermeyen durumlarda intratekal veya intraventriküler aminoglikozid tedavisi düşünülebilir ancak bu tedaviye günümüzde nadiren ihtiyaç duyulmaktadır.
Üçüncü jenerasyon sefalosporinlerin geniş antimikrobiyal spektrumuna rağmen yaşlılar, yenidoğanlar, maligniteli, transplant alıcısı, diabetik ve alkolik hastalarda muhtemel etyolojik ajan olan Listeria monocytogenes'e karşı etkili değildir. Böyle durumlarda tedavi penisilin G veya ampisilinden oluşmalı ve in-vitro sinerjistik etkisi nedeniyle bir aminoglikozid ilave edilmelidir. Penisiline allerjik hastalarda TMP-SMZ alternatif ajan olarak seçilmelidir. Tedavi süresi 3 hafta olarak tavsiye edilmektedir.
Yenidoğanlarda B grubu streptokok (Streptococcus agalactiae) ile oluşan menenjitlerde penisilin G veya ampisilin bir aminoglikozidle kombine edilmelidir. Penisilin allerjisi olduğunda vankomisin seçilmelidir. Üçüncü jenerasyon sefalosporinler alternatif ajanlardır.Tedavi süresi 3 haftadır. Enterokoklar tarafından oluşturulan menenjitlerde de Penilin G veya ampisilin ile bir aminoglikozid kombinasyonu seçilmelidir. Penisilin allerjisi durumunda vankomisin ile bir aminoglikozid uygulanmalıdır.
Genellikle nöroşirürjikal işlemler veya travmayı takiben karşılaşılan S.aureus ile oluşan menenjitli hastalar, nafsilin veya oksasilin ile tedavi edilmelidir. Anti-stafilokoksik penisilinlerin ticari preparatlarının ülkemizde bulunmaması nedeniyle metisilin-duyarlı stafilokok infeksiyonlarında, duyarlık durumları dikkate alınarak BOS'a geçebilen 2. jenerasyon sefalosporinlerden sefuroksim; 3. jenerasyon sefalosporinlerden sefotaksim, seftriakson, seftazidim; karbapenemlerden imipenem ,meropenem; kinolonlardan pefloksasin; TMP-SMZ veya rifampin ile herhangi bir kombinasyon alternatif olarak seçilebilir. Beta-laktamaz inhibitörlerinin BOS'a geçişi konusunda yeterli deneyim olmadığı için bu ilaçlar tavsiye edilmemektedir. Vankomisin, penisiline allerjik hastalar veya metisilin-dirençli suşlar için rezerv olarak saklanmalıdır. BOS 'shunt' infeksiyonu gelişen hastalarda en yaygın etken olan koagülaz negatif stafilokoklardır ve bu nosokomial suşların 1/3 ü metisiline dirençli olduğu için vankomisin ile tedavi edilmelidir. Tedaviye cevap vermeyen durumlarda rifampisin ilavesi düşünülmelidir. Optimum tedaviyi elde etmek için 'shunt' ın çıkarılması sıklıkla gereklidir.
Tablo 10: Menenjit Tedavisinde Uygulanan Antibiyotiklerin Erişkin ve Çocuklarda Dozları
Total Günlük Doz ( Doz Aralıkları "Saat " )
Antibiyotik
Erişkinler
Bebek ve Çocuklar Yeni Doğanlar
( 0-7 Gün )
( 8-28 Gün )
Ampisilin
12 gr
(4) 200-300 mg/kg
(6) 100-150mg/kg
(8 veya 12)
150-200 mg/kg
(6 veya 8)
Penisilin G
24 milyon Ü
(4)
250.000 Ü/kg
(4 veya 6)
100-150.000 Ü/kg
(8 veya 12)
150-200.000 U/kg
(6 veya 8)
Sefotaksim
8-12 gr
(4) 200 mg/kg
(6 veya 8) 100 mg/kg
(12) 150-200 mg/kg
(6 veya 8)
Seftriakson
4-6 gr
(12 ) 80-100 mg/kg
(12 veya 24) - -
Seftazidim
6-12 gr
(8 ) 125-150 mg/kg
(8 ) 100 mg/kg
(8 veya 12) 150 mg/kg
(8)
Kloramfenikol
4-6 gr
(6)
75-100 mg/kg
(6 )
25 mg/kg
(24)
25-50 mg/kg
(12 veya 24)
TMP-SMZ
10 mg/kg(TMP) (12) 10 mg/kg(TMP)
(12) - -
Vankomisin
2 gr
(12) 50-60 mg/kg
(6 ) 20-30 mg/kg
(12) 30-40 mg/kg
(8)
Rifampin
600 mg
(24) 10-20 mg/kg
(12 veya 24) - -
Nafsilin
9-12 gr
(4)
200 mg/kg
(6)
100-150 mg/kg
(8 veya 12)
150-200 mg/kg
(6 veya 8)
Gentamisin
3-5 mg/kg
(8) 7.5 mg/kg
(8 ) 5 mg/kg
(12) 7.5 mg/kg
(8 )
Tobramisin
3-5 mg/kg
(8) 7.5 mg/kg
(8 ) 5 mg/kg
(12) 7.5 mg/kg
(8)
Tedavinin ilk 24-48 saatinde yeterli iyileşme göstermeyen hastalarda lomber ponksiyon ile BOS incelemesi tekrarlanmalı, BOS, kan ve diğer bölgelerden alınmış olan kültürler değerlendirilmeli ve üreme varsa antibiyotik hassasiyet testleri sonucuna göre uygun antibiyotik seçilmelidir.
Gram boyası, bakteriyel antijen testleri ve kültür sonucuna göre etken olan mikroorganizma tespit edildiğinde ise seçilecek en uygun antibiyotik Tablo 6'da görülmektedir.
Bakteriyel menenjitlerde antibiyotiklerin tavsiye edilen dozları Tablo 10'da gösterilmiştir. Tedavi intravenöz olarak uygulanmalıdır.
Bakteriyel menenjitlerde uygulanan antibiyotik tedavisi süresi tablo 11' de gösterilmiştir.
Tablo 11: Patojenlere göre antibiyotik tedavisinin süresi
Etken Süre (Gün)
Haemophilus influenzae 7
Neisseria meningitidis 5-7
Streptococcus pneumoniae 10-14
Listeria monocytogenes 14-21
Group B streptococci 14-21
Gram-negative enterik bakteriler 21
Tüberküloz Menenjit:
Tüberküloz menenjitte kullanılan ilaçlar ve günlük dozları aşağıda belirtilmiştir.
İzoniazid 300 mg/gün (5 mg/kg)
Rifampisin 600 mg/gün (10 mg/kg)
Pirazinamid 2 gr/gün (15-30 mg/kg)
Ethambutol 2 gr/gün (15-25 mg/kg)
Streptomisin 1 gr/gün (15 mg/kg)
Başlangıç tedavisi 3 veya 4 antitüberküloz ile başlanır, 2 ay sonra pirazinamid ve başlanan diğer antitüberküloz ilaç kesilerek izoniazid ve rifampisin kombinasyonu 1 yıla tamamlanır. Tedavide 60-80 mg /gün prednizolon başlanması ve giderek doz azaltılarak 2 ay süreyle verilmesi nörolojik sekellerin azaltılmasında veya gelişmesinin önlenmesinde yararlı olduğu gösterilmiştir.
Candida ve C.neoformans Menenjiti:
Amphotericin B 0.5-0.8 mg/kg/gün İV infüzyon tek doz + Flucytosine 6 saat arayla 37.5 mg/kg/gün (oral) yaklaşık 6 hafta, daha sonra 6 saat arayla 200 mg Fluconazole ile klinik duruma göre devam edilir. Daha az ciddi hastalarda ise direnç durumu da dikkate alınarak 6 saat arayla 400 mg Fluconazole ile 8-10 hafta tedaviye devam edilir.
YARDIMCI TEDAVİ
Bakteri subaraknoid aralığa girdiği zaman yoğun bir inflamatuvar cevap gelişir. Bu cevap organizmaların hızlı lizisi ve bakteriyel virülans faktörlerinin subaraknoid aralığa geçmesine neden olan antibiyotik tedavisi ile şiddetlenebilir. Bakteriyel menenjitin mortalite ve morbiditesi iltihabi cevap nedeniyle olmaktadır. Antiinflamatuar ilaç kullanılması bu cevabı engellemeye çalışır. Deksametazon alan hastalarda BOS TNF-alfa ve IL-1 beta konsantrasyonları bariz olarak düşük bulunmuştur.
Antiinflamatuar ajan olan kortikosteroidlerden deksametazon ile birçok klinik çalışma yapılmıştır. Halen bakteriyel menenjitli bütün hastalarda rutin deksametazon kullanılmasıyla ilgili tartışmalar devam etmektedir. Bugün için sadece H. influenzae tip b menenjitli bebek ve çocuklarda yardımcı deksametazon tedavisi kullanılması tavsiye edilmektedir. Çalışmalar sonuçlanana kadar yetişkinlerde, 2 aylıktan küçük bebeklerde ve diğer mikroorganizmalarla oluşan menenjitlerde rutin olarak deksametazon tavsiye edilmez. Bununla birlikte deksametazon tedavisinin inflamasyonu azalttığı, BOS parametrelerini (glukoz, protein ve laktat) daha hızlı normalleştirdiği, beyin ödemi ve artmış BOS basıncını azaltmada etkili olduğu bulunmuştur. Ayrıca hastalarda ateş daha kısa sürede normal değerlere inmiş, nörolojik sekeller ve bilateral işitme kaybı anlamlı ölçüde azalmıştır, ancak mortalite üzerine etkisi bulunmamıştır.
Pnömokoksik menenjitte deksametazon kullanılmasıyla nörolojik veya odyolojik sekellerde azalma tespit edilmesine rağmen penisilin ve sefalosporin dirençli pnömokoklarla oluşan menenjitlerde deksametazonun yararı henüz ortaya konamamıştır. Ayrıca konjuge H. influenzae aşılarının rutin olarak kullanıldığı ülkelerde, bebek ve çocuklarda bakteriyel menenjit etyolojisindeki değişiklikler de dikkate alındığında deksametazon tedavisine başlarken etyolojik ajanın tespitine özen gösterilmelidir.
Bazı araştırmacılara göre de BOS'un Gram boyasında fazla miktarda bakteri görülen yetişkinlerde , bakteriolizise bağlı inflamasyonun alevlenme riski fazla olacağından, özellikle intrakranial basınç artması bulguları da gösteriyorsa yardımcı kortikosteroid tedavisi tavsiye edilmektedir.
Eğer deksametazon kullanılacaksa veriliş zamanı çok önemlidir. Antibiyotik tedavisi ile birlikte veya 10 dakika önce uygulama, subaraknoid aralıktaki inflamatuar cevabı azaltmak için en uygun olanıdır. Uygulama doz ve aralıkları çeşitli araştırıcılara göre 0.15 mg/kg lık dozun 6 saat rayla 4 gün veya 0.4 mg/kg lık dozun 12 saat arayla 2 gün verilmesi şeklinde tavsiye edilmektedir.
Diğer antiinflamatuar ajanlar:
-Metilprednizolon,
-İndometazin,
-Pentoksifilin (Fosfodiesteraz inhibitörü),
-IB4 (Beta-2 integrine karşı monoklonal antikor),
-IL1, TNF ve diğer adeziv glukoproteinlere karşı monoklonal antikorlar,
-Sitokin inhibitörleri (TNF bağlayan protein ve IL-1 reseptör antagonistleri),
-Toksik oksijen serbest radikal inhibitörleridir.
Bu ajanlardan metilprednizolon ve indometazinin deneysel olarak hayvan modellerinde beyin ödemini azalttığı ancak artmış BOS basıncı ve laktat konsantrasyonunu etkilemediği gösterilmiştir. Yine yapılan eksperimental çalışmalarda, pentoksifilinin endotoksinin uyardığı mononükleer hücrelerden TNF-alfa üretimini ;sitokinle aktive olmuş nötrofillerin endotele bağlanmasını; nötrofil süperoksid oluşumu ve granül salınımını azaltan kuvvetli antiinflamatuar bir ajan olduğu gösterilmiştir. IB4 ve diğer monoklonal antikorlar da deneysel olarak inflamasyonu ve beyin ödemini azaltmada etkin bulunmuş, ancak birbirini tutmayan etkiler ve potansiyel toksisiteleri nedeniyle henüz insanlarda kullanılma aşamasına gelmemiştir.
Akut Bakteriyel menenjit'in önlenmesi:
H.influenzae menenjitinin önlenmesinde ev içi teması olan özellikle 2 yaşından küçük çocuklarda rifampin 20mg/kg/günde bir defa (maksimum 600 mg/gün) olarak 4 gün süre ile uygulanması önerilmektedir. Meningokoksik menenjitin önlenmesinde hasta ile yakın teması olan ve aynı ortamı paylaşan ev halkı, askeri kışla ve yatılı okul gibi yerlerdeki bireylere ve tıbbi personele kemoproflaksi uygulanmalıdır. Hastalığın başlangıcından önceki hafta içinde en az 4 saat yakın teması olan kişiler risk altındadır. Bu amaçla rifampin'in erişkinlerde 600 mg 12 saat arayla 2 gün (çocuklar için 10 mg/kg 12 saat arayla 2gün) süre ile uygulanması önerilmektedir.
B-ENSEFALİT SSS.
Infeksiyonları arasında önemli bir yer tutan ensefalitler mortalitesi yüksek oldukça ciddi infeksiyonlardır. Genellikle meningeal infeksiyonunda iştirak etmesiyle meningoensefalit, omuriliğin iştirak etmesiyle de meningoensefalomyelit gibi klinik tablolara sık rastlanır. Etyolojik olarak menenjitlerde olduğu gibi bakteriler, viruslar, spiroketler, mantarlar ve parazitler ensefalit oluştururlar. İnfeksiyon belirgin olarak başağrısı, ense sertliği ve BOS'da lökosit artmasıyla karekterize meningeal irritasyonun belirti ve bulgularıyla kendini gösterir. Ensefalitlerde beyin ve medulla spinalisteki infeksiyonun lokalizasyonuna göre mental ve sinirsel semptom ve bulgular ön plandadır.
Ensefalitli hastalarda mental değişiklikler letarji halinden şuur bozukluğu, stupor ve komaya kadar değişebilir. Fokal nörolojik belirtiler gelişir ve konvülsiyonlar görülür. Motor güçsüzlük, derin tendon reflekslerinde artma ve ekstensor kaslarda kasılma görülür. Kafa sinirlerine ait anizokori, diplopi, nistagmus, pitozis oluşabilir. Hipotansiyon, taşikardi, terleme, mesane paralizileri ve ileus gibi otonom sinir sistemi belirtileri eşlik edebilir. Kan sayımında lökositler genellikle normaldir veya hafif bir lökositoz veya lökopeni görülebilir. Esas olarak BOS incelemesi tanıda yardımcıdır. Viral ensefalomiyelit de BOS'da hücre sayısı 10-2000/milimetreküp arasında değişir ve hastalığın erken döneminde polimorfnükleer hücreler hakim olmak üzere daha sonra mononükleer hücreler hakimdir. Amip, Nokardia, Aktinomiçes, Candida ve Aspergillus nedeniyle oluşan meningoensefalit de polimorfnükleer lokositler hakimdir. BOS değerleri menejitlerde görülen değişikliklere benzerdir ve ayırıcı tanıda yardımcıdır.
Herpes simpleks virus: HSV-Tip1 sporadik ensefalitin en yaygın nedenidir. Erken başlanan tedavi ile mortalite % 70'in üzerinden % 20'ye azaltılabilir. Acyclovir 8 saat arayla 10 mg/kg 2-3 hafta süre ile uygulanır.
Cytomegalovirus: CMV ensefalitinde acyclovir etkili değildir. Tedavide Ganciclovir 12 saat ara ile 5 mg/kg 2-3 hafta süre ile uygulanır.
C-BEYİN ABSELERİ
Beyin abseleri, beyin parankiması içindeki fokal süabilmektedir. Yine kullanıcılar özellikle üyesi oldukları kütüphanelerin abonesi olduğu elektronik ortamdaki dergilerdeki makalelere direk internet üzerinden kolayca ulaşıp onları edinebilmektedir. Yine sıkca uygulanan diğer bir yöntem herhangi bir kütüphaaka görüldügü bildirilmektedir.
Beyin abseleri klinik olarak 4 yolla oluşmaktadır:
1.Komşuluk yoluyla otit , mastoidit, sinüzit infeksiyonlarından direkt olarak yayılımla,
2.Açık kafa travmaları veya nöroşirürjik operasyon sonrası,
3.Hematojen yolla primer bir odaktan yayılımla olabilir,
4.Kriptojenik (Vakaların % 15-20'sinde odak tespit edilemez).
Beyin abselerinin yaklaşık % 40'ı otit ve mastoidit, % 15'i sinüzit, % 10'u dental infeksiyonlar sonucu gelişmektedir. Hematojen yolla beyin absesi gelişiminde osteomiyelit, diş ve tonsil abseleri, bakteriyel endokardit ve konjenital kalp hastalıkları gibi nedenler sayılabilir. Kan- beyin bariyerinin normal olduğu durumlarda bakteriemi sonrası beyin abseleri nadir olarak gelişmektedir. Son yıllarda immünolojik defisiti bulunan özellikle AİDS'li hastalarda fokal intrakranial infeksiyonlarda artış görülmektedir. AİDS'li hastalarda serebral toksoplazmoz sıklığı % 2.6- 30.8 oranlarında değişmektedir.
Antibiyotik dönemi öncesinde intrakranial abselerin analizinde % 25-30 S.aureus, % 30 streptokoklar, % 12 koliform bakteriler ve yaklaşık % 50'sinde de üremenin olmadığı tespit edilmiştir. Son yıllarda ise beyin abselerinde S.aureus % 10-15, Enterik bakteriler %23-33, S.pneumoniae % < 1, H.influenzae % < 1, Streptokoklar % 60-70, Bakteriodesler % 20-40, Mantarlar % 10-15, Protozoer ve helmintler ise % < 1 oranlarında rol oynadıkları bildirilmektedir. Beyin abselerinde klinik tablo absenin lokalizasyonuna, lezyonun büyüklüğüne ve lezyonun sayısına bağlı olarak değişmektedir.Hastaları yaklaşık % 75'inde semptomların süresi 2 hafta veya daha azdır. Vakaların % 70'inde değişen şiddetde baş ağrısı vardır.Bu vakaların % 50'sinde artan intrakranial basınca bağlı bulantı ve kusmalar eşlik eder. Ateş hastaların sadece %45-50'sinde görülür. Çoğu hastada letarjiden komaya kadar değişebilen biliç değişiklikleri gözlenir. Lezyonun lokalizasyonu ve büyüklüğüyle birlikte eşlik eden beyin ödemine bağlı olarak vakaların yarısında fokal nörolojik belirtiler görülür ve hemiparezi en sık görülen belirtidir. Meninks irritasyon bulguları ve fokal nörolojik belirtileri olan hastalarda beyin absesi düşünülerek mutlaka bilgisayarlı beyin tomografisi çekilmelidir. Böyle durumlarda lomber ponksiyon kontrendikedir. Çünkü intrakranial fokal bir lezyonun bulunduğu durumlarda yapılacak bir lomber ponksiyonu takiben herniasyon gelişebilir ve hastanın klinik tablosu süratle kötüleşir.
Hastalarda genellikle periferik kanda lökositoz ve ılımlı bir sedimantasyon yüksekliği mevcuttur. Günümüzde intrakranial infeksiyonların teşhisinde en çok kullanılan yöntem bilgisayarlı beyin tomografisi olmakla birlikte, manyetik rezonans görüntüleme tekniği beyin abselerinin incelenmesinde özellikle erken dönemde tanınmasında oldukça değerlidir. Tedavide temel yaklaşım cerrahidir.
 Tedavi sırasında kullanılan ilaçları tipine ve dozuna göre bazı istenmeyen etkiler olabilmektedir. Bunlara yan etkiler denir. Burada sık görülenler belirtilecektir. Ancak siz bu tedaviler sırasında fark ettiklerinizi doktorunuza bildirerek bunlarında değerlendirilmesini ve bunlar için yapılabilecek tedavileri öğreneceksiniz.
Tedavi sırasında kullanılan ilaçları tipine ve dozuna göre bazı istenmeyen etkiler olabilmektedir. Bunlara yan etkiler denir. Burada sık görülenler belirtilecektir. Ancak siz bu tedaviler sırasında fark ettiklerinizi doktorunuza bildirerek bunlarında değerlendirilmesini ve bunlar için yapılabilecek tedavileri öğreneceksiniz.